Como fisioterapeuta en Albacete, he acompañado a cientos de pacientes que llegan a consulta con un dolor que les impide caminar, dormir e incluso sentarse: la ciática. Es una de las dolencias más comunes que tratamos en clínica, y también una de las que más angustia genera por su intensidad y duración.
Si has llegado hasta aquí buscando cómo aliviar la ciática rápido, quiero que sepas que estás en el lugar adecuado. En este artículo te explico, desde mi experiencia profesional, qué puedes hacer para reducir el dolor de forma eficaz, segura y sin recurrir a soluciones milagrosas que prometen mucho pero no resuelven el problema de raíz.
La ciática no es solo “dolor de espalda que baja por la pierna”. Es una afección neuromusculoesquelética compleja, que requiere una valoración individualizada, un tratamiento activo y una buena dosis de paciencia. Pero también te aseguro que, con el enfoque adecuado, puedes notar alivio desde las primeras sesiones.
Nota: Este contenido está escrito por mí, Rosa Galdón, fisioterapeuta colegiada nº 1840 con más de 15 años de experiencia en el tratamiento de dolor lumbar, ciática y disfunciones del sistema nervioso periférico. Mi formación incluye terapia manual ortopédica, neurodinámica clínica y ejercicio terapéutico funcional.
Qué es la ciática y por qué aparece
Desde mi experiencia como fisioterapeuta, puedo decirte que la ciática no es una patología en sí misma, sino un síndrome clínico que se manifiesta como un dolor irradiado a lo largo del trayecto del nervio ciático, el nervio periférico más largo y voluminoso del cuerpo humano. Este dolor suele comenzar en la región lumbar o glútea y descender por la parte posterior del muslo, la pierna e incluso el pie.
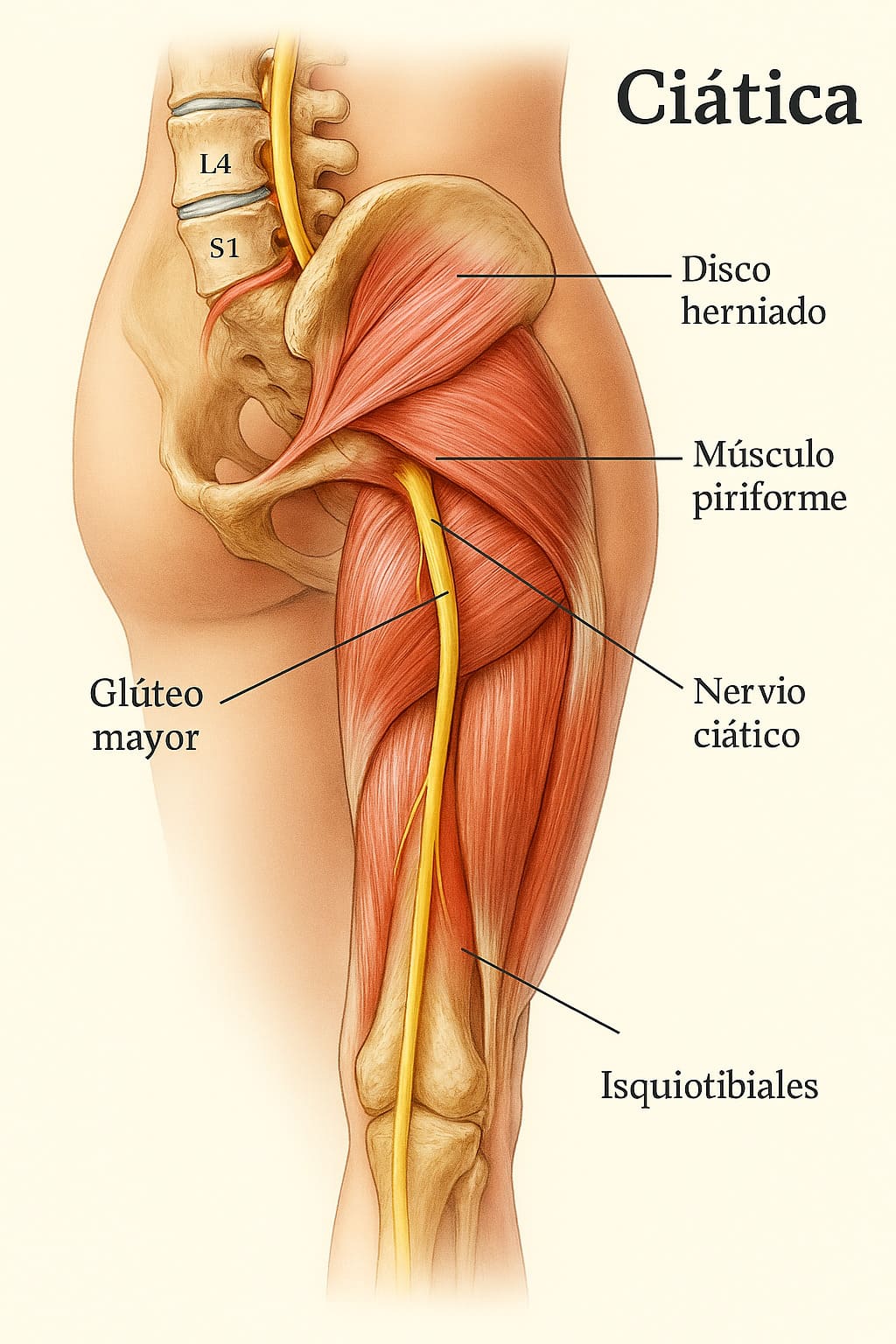 La causa más frecuente es una compresión radicular en la columna lumbar, especialmente en los niveles L4-L5 o L5-S1, donde se origina el nervio ciático. Esta compresión puede deberse a varias condiciones clínicas:
La causa más frecuente es una compresión radicular en la columna lumbar, especialmente en los niveles L4-L5 o L5-S1, donde se origina el nervio ciático. Esta compresión puede deberse a varias condiciones clínicas:
- Hernia discal lumbar: cuando el núcleo pulposo del disco intervertebral protruye y presiona la raíz nerviosa.
- Protusión discal: una deformación del disco que, aunque menos agresiva que la hernia, también puede generar irritación nerviosa.
- Síndrome del piriforme: el músculo piriforme, al tensarse o inflamarse, puede comprimir el nervio ciático en su paso por la región glútea.
- Estenosis foraminal: estrechamiento del canal por donde sale el nervio, que puede deberse a procesos degenerativos.
- Espondilolistesis: desplazamiento de una vértebra sobre otra que altera la biomecánica lumbar.
- Alteraciones posturales mantenidas: como estar muchas horas sentado con mala higiene postural, lo que genera sobrecarga en la musculatura paravertebral y glútea.
En algunos casos, el dolor se acompaña de parestesias (hormigueo), hipoestesia (disminución de la sensibilidad), debilidad muscular o incluso alteración de los reflejos osteotendinosos. Estos signos nos indican que el nervio está sufriendo una afectación más profunda, y requieren una intervención fisioterapéutica inmediata.
Tratamientos fisioterapéuticos eficaces
Cuando un paciente llega a mi consulta con dolor ciático, lo primero que hago es realizar una valoración neurodinámica para determinar si el dolor es de origen neuropático, mecánico o mixto, lo que me permite diseñar un tratamiento específico y eficaz. No hay dos ciáticas iguales, y por eso el tratamiento debe ser personalizado.
Estas son las técnicas que aplico con mayor frecuencia y que han demostrado ser eficaces para reducir el dolor de forma rápida y segura.
Terapia manual ortopédica
La terapia manual es una de las herramientas más potentes que tenemos en fisioterapia para tratar la ciática. En función del origen del dolor se aplica:
- Movilización vertebral segmentaria: para mejorar la movilidad de las vértebras lumbares y reducir la presión sobre las raíces nerviosas.
- Masoterapia profunda: sobre la musculatura glútea, piriforme y paravertebral, que suele estar contracturada y puede generar compresión indirecta del nervio ciático.
- Liberación miofascial: para relajar las tensiones que afectan a las fascias y estructuras conectivas.
- Manipulación osteopática (cuando está indicada): para desbloquear segmentos vertebrales rígidos y mejorar la biomecánica lumbopélvica.
Estas técnicas permiten disminuir el dolor, mejorar la movilidad y preparar al cuerpo para el ejercicio activo.
Movilización neural y neurodinámica clínica
Una parte fundamental del tratamiento es la movilización del nervio ciático mediante técnicas de neurodinámica clínica. Estas maniobras buscan mejorar la capacidad del nervio para deslizarse dentro de sus estructuras sin generar dolor.
- Utilizo ejercicios de deslizamiento neural (sliders) en fases agudas, que permiten aliviar la irritación sin provocar tensión excesiva.
- En fases subagudas o crónicas, aplico técnicas de tensión neural (tensioners) para mejorar la elasticidad del tejido nervioso.
La neurodinámica es especialmente útil cuando el dolor se acompaña de parestesias, sensación de quemazón o dolor irradiado que no mejora con el reposo.
Ejercicio terapéutico funcional
El ejercicio activo es parte del proceso para recuperar la funcionalidad y prevenir recaídas. Recomiendo:
- Estiramientos específicos del músculo piriforme, isquiotibiales y cadena posterior.
- Activación del core: con ejercicios como el puente glúteo, el dead bug o la plancha modificada, que estabilizan la columna lumbar.
- Movilidad lumbopélvica: con ejercicios suaves como el “cat-camel” o el balanceo pélvico.
- Ejercicios de control motor: para mejorar la coordinación entre musculatura profunda y superficial.
| Categoría | Ejercicio | Objetivo terapéutico |
|---|---|---|
| Estiramientos específicos | Estiramiento del músculo piriforme en decúbito supino | Reducir la compresión del nervio ciático en la región glútea |
| Estiramiento de isquiotibiales con banda elástica | Mejorar la flexibilidad de la cadena posterior | |
| Movilización neurodinámica del nervio ciático (sliders) | Disminuir la irritación neural sin generar tensión excesiva | |
| Activación del core | Puente glúteo con control de respiración | Estabilizar la pelvis y fortalecer glúteos |
| Dead bug con activación abdominal profunda | Mejorar el control motor del tronco | |
| Plancha modificada sobre rodillas | Fortalecer musculatura estabilizadora sin sobrecarga lumbar | |
| Movilidad lumbopélvica | Ejercicio “cat-camel” en cuadrupedia | Mejorar la movilidad segmentaria lumbar |
| Balanceo pélvico en sedestación | Favorecer la conciencia corporal y control postural | |
| Control motor y funcionalidad | Elevación de pierna en decúbito lateral con control de cadera | Activar musculatura abductora sin compensaciones |
| Sentadilla parcial con apoyo en pared | Mejorar fuerza funcional sin sobrecargar la columna |
Siempre adapto los ejercicios al nivel de dolor, capacidad física y objetivos del paciente. El movimiento es medicina, pero debe ser dosificado y guiado.
Electroterapia y técnicas complementarias
En algunos casos, se puede complementar el tratamiento con técnicas físicas que ayudan a modular el dolor:
- TENS (Estimulación Nerviosa Eléctrica Transcutánea): para inhibir la señal dolorosa a nivel medular.
- Ultrasonido terapéutico: con efecto antiinflamatorio y relajante muscular.
- Termoterapia superficial: para mejorar la vascularización y reducir la rigidez.
- Crioterapia localizada: en fases inflamatorias agudas, para disminuir el edema y la sensibilidad.
Recomendaciones para aliviar la ciática en casa
Como fisioterapeuta, siempre insisto en que el tratamiento no termina cuando el paciente sale de la consulta. El verdadero cambio ocurre cuando se integra el autocuidado en casa como parte del proceso terapéutico. Si estás sufriendo dolor lumbar irradiado y necesitas aliviar la ciática de forma rápida, aquí te comparto algunas recomendaciones que puedes aplicar desde hoy mismo.
Ejercicios suaves de movilidad funcional
Realizar movimientos controlados ayuda a descomprimir el nervio ciático y mejorar la circulación en la zona afectada. Algunos ejercicios que recomiendo:
- Balanceo pélvico en sedestación: siéntate en una silla firme y realiza movimientos de anteversión y retroversión de la pelvis. Esto activa la musculatura lumbar sin generar presión.
- Ejercicio “cat-camel” en cuadrupedia: alterna la flexión y extensión de la columna de forma lenta, sincronizando con la respiración.
- Estiramiento del piriforme tumbado: cruza la pierna afectada sobre la contraria y lleva la rodilla hacia el pecho. Mantén 30 segundos y repite.
Realiza estos ejercicios 2 veces al día, sin forzar el rango de movimiento. Si el dolor aumenta, detén el ejercicio y consulta con tu fisioterapeuta.
Higiene postural en casa y en el trabajo
La postura mantenida es uno de los factores que más agrava la ciática. Aquí van mis consejos:
- Evita estar más de 30 minutos sentado sin levantarte. Programa pausas activas.
- Usa una silla con respaldo firme y apoyo lumbar. Si no tienes, coloca un cojín pequeño en la zona baja de la espalda.
- Al dormir, la mejor postura es de lado, con una almohada entre las rodillas para mantener la pelvis alineada.
- Si trabajas con ordenador, asegúrate de que la pantalla esté a la altura de los ojos y los pies apoyados en el suelo.
Aplicación de calor o frío según la fase
- En fase aguda (inflamación, dolor intenso): aplica frío local con una bolsa de gel envuelta en tela durante 10–15 minutos, 2–3 veces al día.
- En fase subaguda o crónica: el calor húmedo ayuda a relajar la musculatura y mejorar la vascularización. Puedes usar una manta eléctrica o compresas calientes.
Nunca apliques calor o frío directamente sobre la piel. Y evita el uso prolongado sin supervisión.
Rutina terapéutica diaria
Una buena rutina puede marcar la diferencia. Aquí te propongo una estructura sencilla:
| 🕒 Momento del día | ✅ Acción recomendada |
|---|---|
| Mañana | Ejercicio de movilidad funcional + estiramiento suave del piriforme |
| Mediodía | Pausa activa + corrección postural en sedestación |
| Tarde | Aplicación de calor o frío según fase del dolor |
| Noche | Estiramiento suave + postura adecuada para dormir (posición lateral con almohada entre las piernas) |
Lo que debes evitar en casa
- Reposo absoluto prolongado (puede empeorar la rigidez y el dolor)
- Movimientos bruscos o giros de columna sin control
- Cargar peso sin técnica adecuada
- Dormir boca abajo (genera hiperextensión lumbar)
- Automedicación sin diagnóstico profesional
Cuándo acudir al fisioterapeuta
A lo largo de mi trayectoria como fisioterapeuta, he visto cómo muchas personas conviven con el dolor ciático durante semanas (incluso meses) sin buscar ayuda profesional. En algunos casos, el dolor mejora espontáneamente, pero en otros puede cronificarse o agravarse si no se aborda correctamente.
 Si estás experimentando alguno de los siguientes síntomas, es momento de acudir a consulta para una valoración funcional completa:
Si estás experimentando alguno de los siguientes síntomas, es momento de acudir a consulta para una valoración funcional completa:
Señales de alerta que requieren intervención fisioterapéutica
- Dolor irradiado persistente que no mejora tras 72 horas de reposo relativo.
- Parestesias (hormigueo), hipoestesia (sensación disminuida) o alodinia (dolor ante estímulos no dolorosos).
- Déficit motor: dificultad para levantar el pie, caminar con normalidad o mantener el equilibrio.
- Alteración de reflejos osteotendinosos: especialmente en rodilla o tobillo.
- Dolor nocturno que interrumpe el sueño o impide encontrar una postura cómoda.
- Historial de hernia discal lumbar, cirugía vertebral o episodios previos de ciática.
- Limitación funcional para realizar actividades básicas como conducir, trabajar o subir escaleras.
¿Qué hacemos en consulta?
Cuando recibo a un paciente con ciática, realizo una valoración neurodinámica, pruebas de movilidad segmentaria, test musculares y análisis postural. Esto nos permite identificar si el origen del dolor es:
- Neuropático (irritación directa del nervio)
- Mecánico (compresión estructural)
- Muscular o miofascial (contracturas profundas)
- Mixto (combinación de factores)
A partir de ahí, diseñamos un tratamiento conservador personalizado, que puede incluir terapia manual, ejercicio terapéutico, movilización neural y educación postural.
Cuanto antes se intervenga, más rápida y eficaz será la recuperación. La fisioterapia no solo alivia el dolor, sino que previene recaídas, mejora la calidad de vida y te permite volver a tus actividades con seguridad.
En Rosa Galdón Fisioterapia, te acompañamos desde el primer síntoma hasta la recuperación completa, con un enfoque humano, clínico y basado en evidencia.

Fisioterapeuta Colegiado nº 1840
Soy Rosa Galdón, fisioterapeuta especializada en fisiosexología, recuperación del suelo pélvico y fisioterapia deportiva. Mi objetivo es ayudar a las personas a aliviar el dolor, recuperar la movilidad y mejorar su bienestar a través de tratamientos personalizados. Creo en una fisioterapia cercana y adaptada a cada paciente, donde el cuerpo y las emociones van de la mano en el proceso de recuperación. Me mantengo en constante formación para aplicar las técnicas más avanzadas y ofrecer siempre la mejor atención posible.






